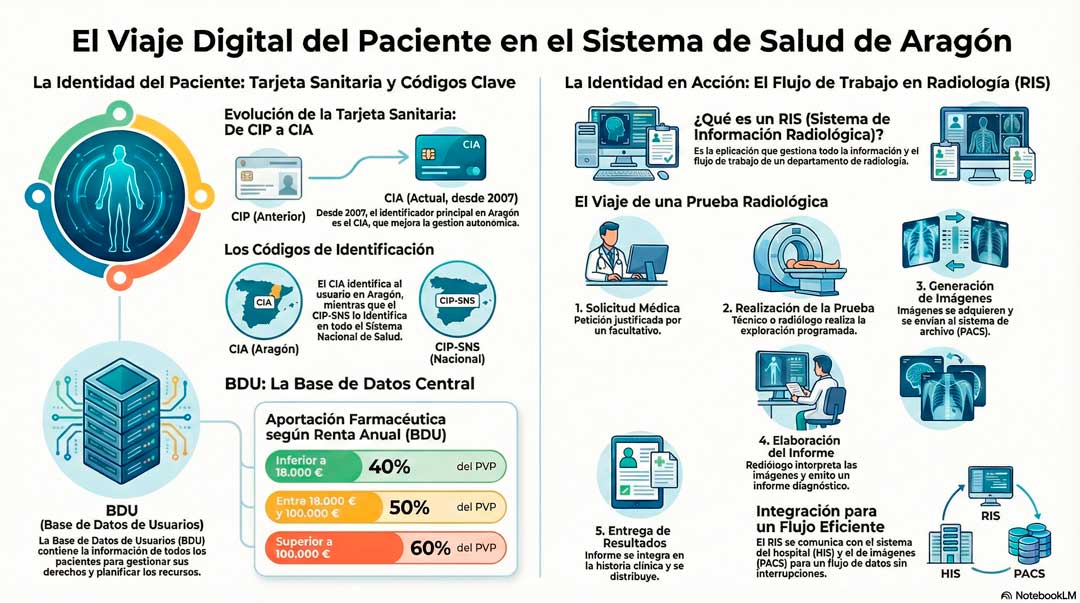
1. Visión general del sistema RIS–PACS
- RIS (Radiology Information System): gestiona toda la información administrativa y clínica del servicio de radiología (pacientes, solicitudes, citas, informes, codificación, estado de exploraciones).
- PACS (Picture Archiving and Communication System): gestiona la imagen médica digital, su almacenamiento, distribución y visualización, y se integra con el RIS mediante el estándar DICOM.
Ambos interactúan de forma estrecha y se integran con otros sistemas del hospital (HIS, HCE, facturación…) usando mensajería HL7 e IHE como marco de interoperabilidad.
El conjunto permite:
- Evitar soportes físicos (radiología filmless).
- Integrar todo el flujo: solicitud → realización → informe → entrega.
- Asegurar trazabilidad, uniformidad diagnóstica y seguridad del paciente.
2. Sistema PACS y el estándar DICOM
2.1 Evolución y propósito
DICOM (Digital Imaging and Communications in Medicine) es el estándar internacional que regula la adquisición, almacenamiento, impresión y transmisión de imágenes médicas digitales.
Fue creado por el ACR (American College of Radiology) y NEMA (National Electrical Manufacturers Association) en los años 80, reemplazando formatos propietarios anteriores (, ).
Sus objetivos principales son:
- Garantizar interoperabilidad entre equipos y fabricantes.
- Facilitar sistemas PACS y bases de datos de diagnóstico.
- Definir un protocolo estandarizado de transmisión sobre TCP/IP .
2.2 Estructura de un objeto DICOM
Un fichero DICOM contiene:
- Cabecera (tags): metadatos sobre paciente, estudio, modalidad, fecha, etc.
- Datos de imagen (PixelData): el conjunto binario de la imagen.
Cada elemento se identifica por un (Group, Element) tag, un VR (Value Representation: tipo de dato) y un valor.
Ejemplo clásico: (0010,0010) Patient Name.
Los VR pueden ser desde CS (Code String) hasta DA (Date), PN (Person Name) o UI (Unique Identifier). Los tags impares están reservados a usos privados del fabricante.
2.3 Modelo de datos jerárquico DICOM
Jerarquía de información (modelo de información DICOM):
Patient → Study → Series → Image (Instance)- Patient: sujeto de estudio.
- Study: procedimiento o exploración.
- Series: conjunto lógico de imágenes.
- Image (Instance): una imagen o resultado concreto.
Cada nivel se identifica por un UID único (StudyInstanceUID, SeriesInstanceUID, SOPInstanceUID).
3. Protocolo de comunicación DICOM (DIMSE)
Basado en el concepto de Application Entities (AE):
- Cada dispositivo tiene un AE Title, IP y puerto TCP.
- El que inicia la sesión es el SCU (Service Class User) y el que la recibe el SCP (Service Class Provider).
La comunicación se realiza mediante asociaciones (negociación de parámetros comunes) y comandos del conjunto DIMSE (DICOM Message Service Elements).
Hay dos grupos principales:
- DIMSE-C (Composite): imágenes, estudios, etc.
- DIMSE-N (Normalized): servicios administrativos.
Principales servicios DIMSE
| Servicio | Tipo | Función principal |
|---|---|---|
| C-STORE | DIMSE-C | Envía una imagen o instancia a otro nodo (SOP Image Storage). |
| C-FIND | DIMSE-C | Consulta o búsqueda de estudios/pacientes (Query/Retrieve). |
| C-GET | DIMSE-C | Descarga de imágenes dentro de la misma asociación. |
| C-MOVE | DIMSE-C | Ordena que otro AE reciba mediante C-STORE (más eficiente). |
| N-ACTION / N-EVENT-REPORT | DIMSE-N | Servicios de Storage Commitment (confirmación de almacenamiento). |
| N-CREATE / N-SET | DIMSE-N | Servicios MPPS (seguimiento de pasos de procedimiento). |
Adicionalmente, DICOM incorpora acceso web a objetos mediante WADO (Web Access to DICOM Persistent Objects), usando HTTP y tipos MIME como image/jpeg o application/dicom.
4. RIS: Sistema de Información Radiológica
4.1 Función y alcance
El RIS administra todo el flujo operativo de radiología:
- Registro y gestión de pacientes y citas.
- Control de peticiones, estados y resultados.
- Generación de listas de trabajo (Worklists) para las modalidades.
- Creación y firma de informes radiológicos.
- Integración con facturación, docencia y control de dosis.
4.2 Perfiles de integración IHE donde interviene el RIS
IHE (Integrating the Healthcare Enterprise) define perfiles de integración que estandarizan cómo se comunican los sistemas sanitarios.
En el dominio Radiology (RAD), los perfiles más relevantes son:
a) Perfiles de proceso (Workflow)
- Scheduled Workflow (SWF): flujo de citación, adquisición e informado.
- Patient Information Reconciliation (PIR): gestiona pacientes inicialmente no identificados.
- Post-processing Workflow (PWF): coordina tareas de procesado posterior (CAD, 3D).
- Reporting Workflow (RWF): regula el flujo del informe radiológico.
- Import Reconciliation Workflow (IRWF): importación de imágenes externas (CDs, XDS-I).
b) Perfiles de contenido
- Evidence Documents (ED): incorpora datos auxiliares (anotaciones, técnico, CAD).
- Simple Image and Numeric Reports (SINR): informes estructurados DICOM-SR.
- Mammography Image (MAMMO) y Nuclear Medicine Image (NMI): formatos especializados.
- Radiation Exposure Monitoring (REM): registro de dosis absorbidas.
c) Perfiles de presentación
- Consistent Presentation of Images (CPI): consistencia de visualización entre estaciones.
- Grayscale Softcopy Presentation State: define cómo mostrar la imagen.
- Grayscale Softcopy Display Function: linealiza luminancia percibida humana.
- Key Image Note (KIN): anotaciones y marcadores clave.
- Presentation of Grouped Procedures (PGP): agrupación de estudios relacionados.
d) Perfiles de infraestructura
- Charge Posting (CHG): comunicación RIS–facturación.
- Access to Radiology Information (ARI): acceso externo a info radiológica.
- Cross-Enterprise Document Sharing for Imaging (XDS-I): intercambio interinstitucional.
- Teaching File and Clinical Trial Export (TCE): exportación para docencia.
- Audit Trail and Node Authentication (ATNA): auditoría y seguridad.
- Portable Data for Imaging (PDI): exportación portátil (CD, USB).
5. Integraciones RIS–PACS–HIS mediante HL7 y DICOM
El RIS se comunica con el HIS y PACS mediante mensajería HL7 y servicios DICOM:
5.1 Mensajería HL7 genérica
- ADT (Admissions, Discharge, Transfer) → administración de pacientes.
Ej.: A01 (admisión), A08 (actualización), A34 (fusión). - SIU (Scheduling Information Unsolicited) → citas (S12 nuevo, S13 cambia, S15 anula).
- ORM/OMG → órdenes médicas no programadas.
- ORU → resultados (informes, hallazgos).
5.2 Mensajería HL7 específica de imagen (v2.5)
- OMI (Imaging Order) O23 → peticiones detalladas.
- ORI (Imaging Result) O24 → retorno de resultados de imagen.
- Segmento IPC (Imaging Procedure Control Segment) → vincula HL7 con DICOM.
Campos clave del segmento IPC y su correspondencia DICOM:
| Campo HL7 | Equivalente DICOM | Descripción |
|---|---|---|
| Accession Identifier | Accession Number | Identificador de petición. |
| Requested Procedure ID | Study Instance UID | Procedimiento solicitado. |
| Scheduled Procedure Step ID | Step ID | Paso dentro del procedimiento. |
| Modality | Tag (0008,0060) | Tipo de aparato (CT, MR, etc.). |
| Scheduled Station AE Title | AE Title | Máquina exacta que recibe las imágenes. |
6. Codificaciones y estándares clínicos en radiología
6.1 Catálogo SERAM (España)
Define una terminología uniforme para los procedimientos radiológicos.
- Agrupado por técnica y región anatómica.
- Asigna: código, descripción, tiempo de sala, tiempo médico, unidades de actividad (URA) y unidades relativas de valor (URV).
- Versión vigente: 2009, adaptada al entorno filmless.
Ejemplo:
- 70991 → TC de Tórax sin contraste
URA = 3,27 URV = 2,35.
6.2 Códigos diagnósticos ACR y RadLex
ACR (American College of Radiology)
Codificación jerárquica por región anatómica y patología.
Ejemplo:642.3212 → Adenocarcinoma lingular
(642=Lóbulo superior izquierdo, 3212=Adenocarcinoma primario).
Ventaja: simple y memorizable, pero limitada en cobertura semántica.
RadLex
Ontología radiológica desarrollada por RSNA (basada en SNOMED‑CT).
Sustituye y amplía ACR, estructurando categorías:
- Identificadores de paciente, historia clínica, adquisición, localización anatómica, hallazgos, conclusiones, docencia, etc.
Permite inferencias (“fractura de metacarpiano” ⟶ “fractura de mano”) útiles para búsquedas semánticas y análisis avanzados.
7. Modelos técnicos y arquitecturas
7.1 Interconexión RIS–PACS–HIS
Esquema típico:
HIS ⇄ RIS ⇄ PACS ⇄ Modalidades (TC, RM, etc.) ↕ Diagnóstico / Informes / HCE- RIS comunica al PACS las citas y órdenes (Worklist DICOM o HL7).
- Modalidades envían imágenes al PACS (C-STORE).
- PACS notifica a RIS y HCE la disponibilidad de estudios.
- Estaciones de diagnóstico acceden a imágenes e informes.
7.2 Componentes de un PACS
- Servidor de almacenamiento (Image Server)
Equilibrio entre online (SAN) y archivado (DLT, NAS, nube). - Servidor DICOM (gestiona DIMSE y asociaciones).
- Visores clínicos y diagnósticos (según perfil de usuario).
- Gateway Web (WADO): acceso HTTP/HTTPS.
- Interfaces HL7 y Base de datos de metadatos.
7.3 Conformidad y interoperabilidad
Cada equipo o software debe publicar su DICOM Conformance Statement, donde se especifican las SOP Classes y servicios soportados.
Esto permite validar la interoperabilidad entre fabricantes y evita incompatibilidades.
8. Normativas y estándares clave
| Área | Norma/Organización | Propósito |
|---|---|---|
| Imágenes médicas | DICOM (NEMA, ACR) | Estandariza formato y comunicación de imagen. |
| Mensajería sanitaria | HL7 v2.x / v3 / FHIR | Intercambio estructurado de datos clínicos. |
| Interoperabilidad | IHE Radiology, IHE-RO | Define perfiles de integración entre sistemas. |
| Codificación clínica | SERAM, ACR, RadLex, SNOMED-CT | Normaliza procedimientos y diagnósticos. |
| Seguridad y trazabilidad | ATNA (IHE), ISO 27799, RGPD | Garantiza confidencialidad y auditoría. |
| Normativa española | RD 1093/2010 | Define conjunto mínimo de datos para informes clínicos. |
9. Conclusión
El ecosistema RIS–PACS–DICOM–HL7–IHE constituye la infraestructura digital del diagnóstico por imagen moderno:
- RIS gestiona la información y el flujo clínico.
- PACS gestiona la imagen digital y su distribución.
- DICOM proporciona la gramática técnica común de intercambio.
- HL7/IHE aseguran la interoperabilidad con el resto del hospital.
- SERAM, ACR, RadLex aportan coherencia semántica y explotabilidad.
El dominio técnico de estos estándares es esencial no solo para la eficiencia operativa, sino también para la seguridad del paciente y la calidad diagnóstica